来源:HIT专家网 作者:重庆医科大学附属第一医院 鄢羽、胡磊、杨晓夫等
近年来,国家医保局重点推进医保移动支付,相继出台多项政策指导文件。重庆医科大学附属第一医院是日均门诊量超万人次的三甲综合医院,2016年虽已实现掌医系统(微信端)挂号与缴费的自费支付功能,但医保结算仍依赖线下窗口及自助机,患者无法在线享受医保报销及医保账户余额抵扣,“一站式线上就医”需求突出。2023 年初,为响应国家及地方政策要求、适配医疗信息化评级评审要求并解决患者就医痛点,医院正式启动医保移动支付项目建设。
项目背景
1.政策要求
2019年3月,国家卫生健康委发布《关于印发医院智慧服务分级评估标准体系(试行)的通知》,其中“费用支付”项要求“系统支持先诊疗后付费模式,如信用支付、医保类线上支付等”。
2020年9月,国家医保局《关于积极推进“互联网+”医疗服务医保支付工作的指导意见》要求各地医保部门高度重视“互联网+”医疗服务医保支付工作,切实为参保人做好服务。
2022年2月,国家医保局《关于进一步深化推进医保信息化标准化工作的通知》强调要加强医保电子凭证的推广及全流程线上医保移动支付的应用。
2.患者就医痛点
(1)支付方式单一:我院原掌医系统预约取号和缴费功能仅支持自费支付,患者无法在线进行医保结算,不能享受医保报销及医保账户余额抵扣。
(2)患者使用意愿低:因掌医系统医保结算功能缺失,约80%的患者被迫选择线下窗口或自助机缴费,平均每人次排队时间延长 15-20分钟,院内滞留时长增加。
(3)转医保结算障碍:2022年6月我院更换HIS系统前,掌医系统自费支付的患者若需转为医保结算,需退费重新开单结算,流程复杂耗时,极大降低了患者的就医效率与体验。
实施路径
1.技术选型
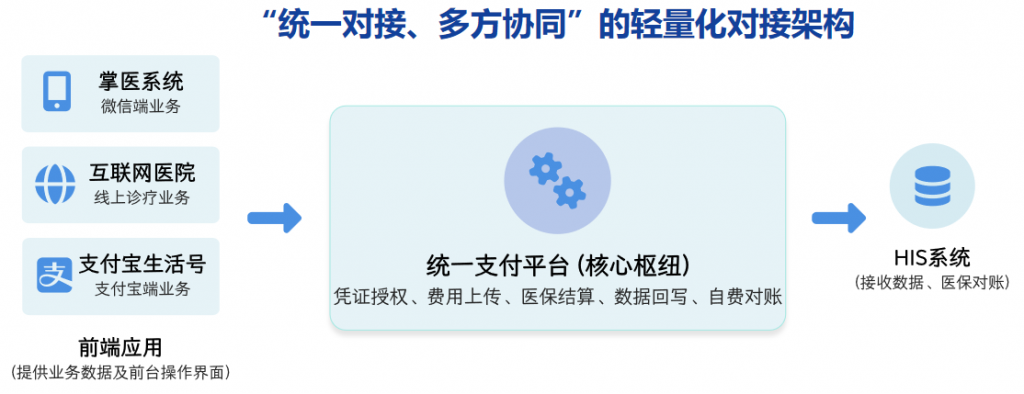
沿用自费支付由统一支付平台调用第三方支付渠道的既有框架,采用我院掌医(微信端)、互联网医院和拟建支付宝生活号的线上医保均由统一支付平台调用的设计。主要功能包括费用提取、医保电子凭证授权、医保结算所需字段提取、费用明细上传医保、医保结算、医保退费、数据回写。
2.团队分工
团队分工详见表1。
表1
| 参与部门 | 核心职责 |
| 信息网络中心 | 系统架构设计、接口开发、技术落地 |
| 医保科 | 接入权限申请、协调医保局 |
| 财务处 | 验证确认、财务对账 |
| 其他科室 | 1.门诊办公室确定前台操作界面;2.宣教科配合线上线下多渠道宣传。 |
3.具体做法
我市医保局推行“区县试点、全市推广”模式,2023年初发布《医疗机构医保移动支付接入申请操作指南》。
项目团队调研发现,已接入医保移动支付的医疗机构主要有两类模式:未建掌医系统或用量少的小型医院,多引入专业对接医保移动支付的第三方系统(优势:经验丰富、快速部署、同步建设掌医系统);已有较大用量掌医系统的医院,倾向依托自有核心系统(如掌医或HIS)直接对接(优势:规避第三方引入成本与对接问题)。
我院掌医(微信端)系统成熟且使用量大,线上自费缴费功能已深度集成HIS、掌医、互联网医院及统一支付平台系统。若引入第三方系统,将产生高额建设维护成本及复杂接口对接问题,因此首要决策是不引入第三方。
随后,我院组织HIS、掌医(微信端)、互联网医院及统一支付平台四个厂商研讨,论证现有系统最小化改造实现医保移动支付的可行性。经确认,四个系统均具备对接技术基础与落地案例。
但新问题随之出现:以哪个系统作为医保移动支付对接的主入口?四个系统分属不同厂商且业务独立,HIS无法解决互联网医院结算,掌医(微信端)无法解决互联网医院及拟建支付宝生活号结算,互联网医院无法解决掌医(微信端)和拟建支付宝生活号结算;同时,财务处要求医保移动支付上线后,仍由统一支付平台完成自费对账、HIS系统完成医保对账,且窗口退费保持不变。
经深入分析,各线上系统自费结算均需通过统一支付平台调用第三方支付渠道,由统一支付平台对接医保移动支付并回写医保结算数据至HIS,既能解决掌医(微信端)、互联网医院和拟建支付宝生活号的线上医保结算问题,又能满足自费/医保数据分别归集到统一支付平台和HIS自费/医保对账及窗口退费保持不变的需求。
因此,最终确定以统一支付平台为医保移动支付对接主入口,承担医保核心对接工作,HIS、掌医、互联网医院提供业务数据,形成“统一对接、多方协同、各司其职”的架构,如图1所示。
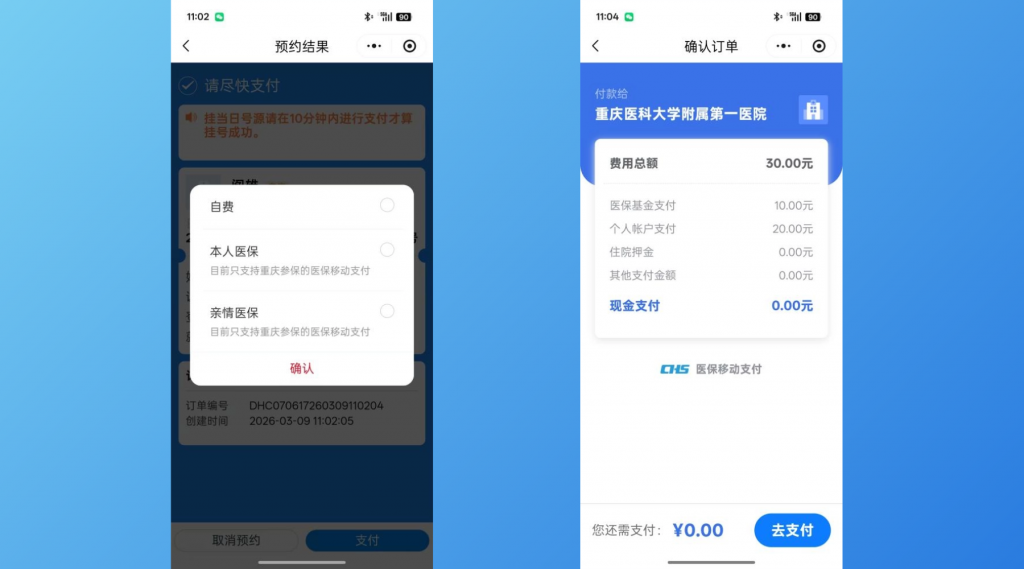
我院从2023年2月启动此项工作,经多方协同改造和测试调优,最终于2023年6月上线门诊医保移动支付功能(图2)。
4.PDCA优化
(1)运行监测:制作统计报表,监测各院区医保移动支付结算量;关注各院区门诊业务问题群和收费问题群,实时响应医保移动支付结算遇到的问题,并持续收集临床和患者的意见。
(2)持续优化:门诊医保移动支付上线后,2023年8月上线医保移动支付线上退费功能,2024年6月上线门诊亲情医保移动支付功能,2025年5月上线住院医保移动支付功能,2025年6月上线住院亲情医保移动支付功能。
实施成效
1.改造少、复用高
(1)改造成本低:未引入新软件,在现有软件基础上进行轻量化改造,节约了医院的资金投入,避免了新系统引入的对接问题。
(2)满足多方线上应用:我院掌医(微信端)和互联网医院由不同的厂商承建,软件相互独立,医保移动支付由统一支付平台调用,掌医和互联网医院改造量少,且实施经验可复用于拟建支付宝生活号。
(3)财务对账、窗口退费保持不变:由统一支付平台对接医保移动支付并将医保结算数据回写至HIS,既满足自费/医保对账保持不变的需求,又满足窗口退费流程保持不变的需求。
2.改善患者就医体验
(1)窗口排队明显减少:医保移动支付稳定运行后,每日结算量从1千余笔上升到3千余笔,有效减少了窗口排队人次,缓解人工收费压力。
(2)满意度稳步提升:患者在掌医系统可进行医保结算后,既方便快速结算又能享受医保报销,患者对我院结算服务的满意度明显提升。
3.地区领先
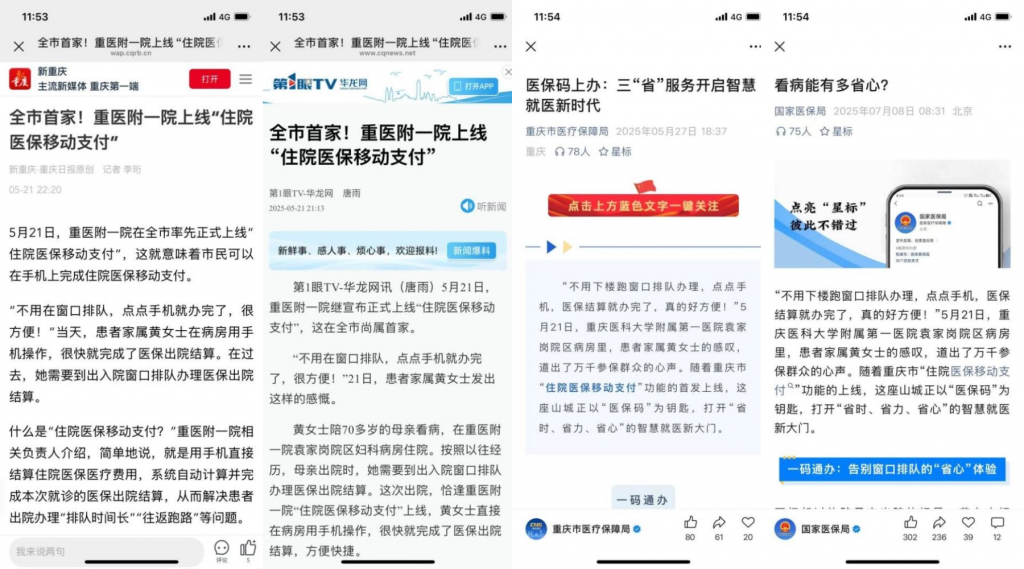
2023年6月,我院作为全市首批医疗机构上线“门诊医保移动支付”功能;2025年5月作为全市首家医疗机构上线“住院医保移动支付”功能,以“医保码”为钥匙,为重庆地区开启了“省时、省力、省心”的智慧就医新场景,受到我市主流媒体专题报道、国家医保局和重庆市医保局的宣传推广,为全市智慧医疗建设提供示范样板(图3)。
经验总结
1.结合实际,量身定制
在第三方系统引入决策上,我院未跟风行业常见模式,而是基于掌医系统成熟、集成度高且引入成本高的实际情况,选择依托现有系统改造;针对主入口选择问题,通过分析系统功能边界与支付链路,确定由统一支付平台承担医保核心对接、HIS、掌医、互联网医院提供业务数据的方案,破解多系统对接难题,实现改造最小化与资源高复用。
2.多方协同,不断优化
项目建设初期,建立“多部门分工+厂商协同”的工作机制,确保实施期高效协作;上线后保持沟通,实时收集并快速响应运行过程中的各类问题;运维阶段通过PDCA机制动态优化功能,精准满足患者线上医保支付需求。
我院医保移动支付轻量化改造的成功,关键在于立足实际的定制化决策与多方协同的动态优化,这一经验可为同类医疗机构提供重要参考——医疗信息化建设无需追求“大而全”,而应基于自身条件,以患者需求为核心,通过精准施策与持续改进实现高效落地。
【作者简介】
本文由重庆医科大学附属第一医院鄢羽、胡磊、杨晓夫、熊佳佳、王琦、陈登菊、符美玲、孙飞共同完成。
第一作者:鄢羽,重庆医科大学附属第一医院信息网络中心工程师。
从事医疗信息化项目管理与实施工作12年,主要负责医保控费系统、DRG管理系统、医保接口对接和门急诊挂号收费系统等项目建设工作。

精彩不容错过!
【责任编辑:陈曦 版式:明超 】
 HIT专家网
HIT专家网





评论前必须登录!
注册